 Es necesario asegurar que los pacientes con formas menos comunes de diabetes reciban un diagnóstico, clasificación y tratamiento adecuados.
Es necesario asegurar que los pacientes con formas menos comunes de diabetes reciban un diagnóstico, clasificación y tratamiento adecuados.
Un informe reciente del Royal College of General Practitioners, indica que en la práctica general la clasificación diagnóstica del 10-15% de los pacientes con diabetes puede ser inexacta, y que esto puede tener un efecto considerable en la atención del paciente. El informe propone un nuevo enfoque para la clasificación de los diferentes tipos de diabetes y pide realizar mayores esfuerzos en la comprobación de la exactitud de los diagnósticos, además de tratar de mejorar la educación y la clasificación en la atención primaria.
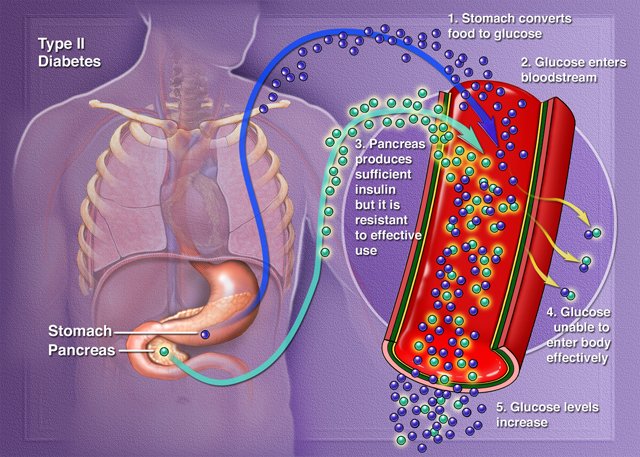
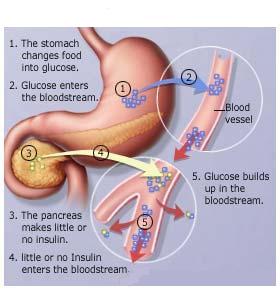
Los estereotipos de los pacientes obesos ancianos con un aumento gradual de la glucemia y los pacientes jóvenes no obesos que se presentan en forma aguda y requieren tratamiento inmediato con insulina no son suficientes para clasificar a las personas con diabetes tipo 1 o 2. Los criterios convencionales para el diagnóstico son la edad en el momento del diagnóstico, la presencia de cetoacidosis y el índice de masa corporal. Sin embargo, con el aumento de la obesidad en las personas más jóvenes, el uso más difundido de la insulina para la diabetes tipo 2, y el conocimiento de la existencia de formas genéticas de la diabetes, ha generado la preocupación acerca del riesgo de errores de clasificación y falso diagnóstico, con consecuencias adversas.
El informe ofrece dos líneas de evidencia que sugieren que se trata de un problema importante. La primera es una revisión sistemática sobre el error de codificación y clasificación de la diabetes. Los estudios han brindado ejemplos de un mal diagnóstico de diabetes tipo 1 como diabetes tipo 2, lo que ha provocado retrasos en el inicio de la insulina y el uso inadecuado de antidiabéticos orales.
La segunda línea de evidencia proviene de una serie de estudios que investigaron el grado de clasificación errónea en las bases de datos de dos centros de investigación y a través de una auditoría de las historias clínicas en la atención primaria informatizada. En una población de 10.000 personas atendidas, 410 a 500 pacientes son propensos a tener diabetes. Entre 60 y 65 de estos pacientes tienen algún tipo de error que requiere mayor revisión. De 7 a 16 de estos pacientes serán clasificados erróneamente la mayoría serán pacientes con diabetes tipo 2 que estarán registrados como diabéticos tipo 1. Cerca de 21 personas serán mal diagnosticadas como diabéticas sin serlo, y 24-37 personas estarán mal codificadas, de manera que no es posible determinar qué tipo de diabetes tienen.
La complejidad de las clasificaciones basadas en la etiología de la diabetes puede contribuir al problema. Las guías actuales definen a la diabetes tipo 1 como una enfermedad autoinmune y a la diabetes tipo 2 como una condición con un déficit relativo de insulina y resistencia a la insulina. Se han creado 9 categorías nuevas que reflejan los defectos genéticos asociados relacionados con las células β y la acción de la insulina, la enfermedad pancreática, las endocrinopatías, las drogas, las infecciones, las afecciones inmunológicas, otras condiciones genéticas y la diabetes gestacional. En la actualidad, no es posible utilizar este enfoque para la clasificación de las pruebas de diagnóstico. Por ejemplo, aunque es posible determinar los marcadores de destrucción autoinmune de las células β, no es práctico usar los resultados como base para las decisiones terapéuticas debido a la obtención de positivos y negativos falsos. En este momento existen pruebas específicas para algunas formas de diabetes monogénica, pero los costos para su uso rutinario son prohibitivos, y el seguir descubriendo nuevas variantes genéticas significa que las pruebas negativas no pueden excluir el diagnóstico con seguridad. Así, el informe esboza una clasificación simplificada basada en las características clínicas, que proporciona un punto de partida para el personal clínico para la evaluación del paciente.
La continuación de la revisión del diagnóstico durante un periodo de tiempo puede conducir a una evaluación revisada.
Es posible que muchos de los que no se diagnostican reciban innecesariamente el tratamiento con insulina. Aunque el uso universal de pruebas genéticas para la diabetes de los jóvenes sigue siendo prohibitivo, están siendo evaluadas pruebas de detección prometedoras bajo costo.